মৃত সন্তান প্রসব
মৃত সন্তান প্রসবকে সাধারণত গর্ভধারণের ২০ থেকে ২৮ সপ্তাহে বা তার পরবর্তীতে ভ্রূণের মৃত্যু দ্বারা সংজ্ঞায়িত করা হয়।[১][২] এতে প্রসব হওয়া একটি শিশুর মধ্যে প্রাণের কোনো প্রকার চিহ্ন থাকে না।[২] এ ধরনের ঘটনায় মৃত সন্তানের মায়ের মধ্যে অপরাধবোধের সৃষ্টি হতে পারে।[৭] ঘটনাটি গর্ভস্রাব (যাতে গর্ভধারণের প্রথম দিকেই সন্তানহানী ঘটে) এবং জীবিত সন্তান প্রসব (যদিও বা শিশুটি তৎক্ষণাৎ মারা যায়) হতে সম্পূর্ণ আলাদা।[৭]
| মৃত সন্তান প্রসব | |
|---|---|
| প্রতিশব্দ | ভ্রূণের মৃত্যু[১] |
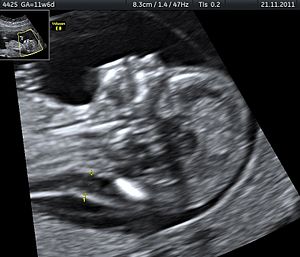 | |
| আল্ট্রাসাউন্ড প্রায়শই গর্ভের সন্তানের মৃত্যু এবং এর সম্ভাব্য কারণ হিসেবে চিহ্নিত অন্যান্য শারীরিক অবস্থা নিরুপণে ব্যবহৃত হয়। | |
| বিশেষত্ব | ধাত্রীবিদ্যা |
| লক্ষণ | গর্ভধারণের ২০ থেকে ২৮ সপ্তাহে বা এর পরবর্তীতে ভ্রুণের মৃত্যু।[১] |
| কারণ | প্রায়শই অজ্ঞাত, গর্ভধারণে জটিলতা[১][২][৩] |
| ঝুঁকির কারণ | মায়ের বয়স ৩৫ এর উপরে হওয়া, ধূমপান, মাদক গ্রহণ, প্রজননের সহায়ক প্রযুক্তির (ART) ব্যবহার, প্রথম গর্ভধারণ।[৪] |
| রোগনির্ণয়ের পদ্ধতি | গর্ভে কোনোরূপ নড়াচড়া অনুভুত না হওয়া, আল্ট্রাসাউন্ড[৫] |
| চিকিৎসা | প্রসববেদনা প্রতিষ্ঠা করা, প্রসারণ ও অপসারণ (D&E)[৬] |
| সংঘটনের হার | ২৬ লক্ষ (প্রত্যেক ৪৫টি জন্মে ১ বার)[২] |
প্রায়শই এর কারণ অজ্ঞাত থেকে যায়।[১] গর্ভধারণকালীন জটিলতা যেমনঃ প্রি-এক্লাম্পসিয়া, গর্ভফুল বা নাড়ি সম্পর্কিত সমস্যা, জন্মগত ত্রুটি, সংক্রমণ যেমনঃ ম্যালেরিয়া, সিফিলিস, মায়ের দূর্বল স্বাস্থ্য এর অন্যতম কারণ।[২][৩][৮] মায়ের বয়স ৩৫ বছরের বেশি হওয়া, ধূমপান, মাদক গ্রহণ, প্রজননে সহায়ক প্রযুক্তির ব্যবহার এবং প্রথম গর্ভধারণ হলে তা গর্ভে সন্তান মৃত্যুর অন্যতম কারণ হয়ে দাড়ায়।[৪] গর্ভে কোনো প্রকার নড়াচড়া পরিলক্ষিত না হলে ভ্রূণের মৃত্যু হয়েছে বলে ধারণা করা যেতে পারে।[৫] পরবর্তীতে আল্ট্রাসাউন্ডের মাধ্যমে নিশ্চিত হওয়া সম্ভব।[৫]
আধুনিক উন্নত স্বাস্থ্য ব্যবস্থার সাহায্যে বিশ্বব্যাপী মৃত সন্তান প্রসব হওয়ার অধিকাংশ ঘটনা প্রতিরোধ করা সম্ভব।[২][৯] অর্ধেকের মতো মৃত শিশু প্রসবের সময় আবিস্কৃত হয়, যার বেশিরভাগ উন্নয়নশীল দেশসমুহে দেখা যায়।[২] অন্যথায়, গর্ভধারণের সময়কালের উপরে নির্ভর করে ঔষধের দ্বারা প্রসববেদনা আরোপ করার মাধ্যমে প্রসব করানো বা প্রসারণ ও অপসারণ (D&E) নামক সার্জারি করানো যেতে পারে।[৬] একবার মৃত সন্তান প্রসব করার পর মায়েরা আরেকবার মৃত সন্তান প্রসব করার ঝুকিতে থাকেন; যদিও অধিকাংশ ক্ষেত্রে পরবর্তী গর্ভধারণে একই প্রকার জটিলতা সমুহ থাকে না।[১০] এই প্রকার ঘটনার পর বিষন্নতা, অর্থনৈতিক ক্ষতি, পরিবারে ভাঙন পরিলক্ষিত হয়ে থাকে।[৯]
২০১৫ সালে পুরোবিশ্বে ২৬ লক্ষ শিশু মৃত জন্মগ্রহণ করে যারা গর্ভে আসার ২৮ সপ্তাহ পর মারা যায় (প্রত্যেক ৪৫টি জন্মে একবার)।[২][১১] উন্নয়নশীল দেশ, বিশেষত দক্ষিণ এশিয়া এবং সাব সাহারান আফ্রিকায় এটি প্রায়শই দেখা যায়।[২] যুক্তরাষ্ট্রে প্রত্যেক ১৬৭টি জন্মে একটি শিশু মৃত জন্মগ্রহণ করে।[১১]
কারণ
সম্পাদনা২০১৬ সাল পর্যন্ত গর্ভের সন্তানের মৃত্যুবরণের কারণসমুহকে কোনোপ্রকার শ্রেণিকরণ পদ্ধতির আওতায় আনা হয় নি।[১২] অনেক সময় ভালোভাবে পরীক্ষা নিরীক্ষা ও ময়নাতদন্ত করার পরও বেশিরভাগ ঘটনার কারণ অজ্ঞাতই থেকে যায়। ২০০০ সালে উদ্ভূত একটি উক্তি "আকস্মিক জন্মপূর্ব মৃত্যু" বা "sudden antenatal death syndrome" বা SADS দ্বারা খুবই মাঝেমধ্যে একে বর্ণনা করা হয়।[১৩] অনেক ক্ষেত্রে দৃশ্যত সুস্থ সবল মায়েরাও মৃত সন্তান জন্ম দিয়ে থাকেন, এবং একটি ময়নাতদন্ত প্রতিবেদন ৪০% এর মতো ক্ষেত্রে এর কারণ শনাক্ত করতে সক্ষম হয়।[১৪]
১০% এর মতো ঘটনায় অতিস্থুলতা, উচ্চ রক্তচাপ, অথবা বহুমূত্র রোগকে এর কারণ হিসেবে মনে করা হয়।[১৫]
অন্যান্য যেসকল বিষয় এর ঝুকিকে বাড়িয়ে দেয় তা হল:
- ব্যাক্টেরিয়া সংক্রমণ, যেমন সিফিলিস[৮]
- ম্যালেরিয়া[৮]
- জন্মগত ত্রুটি, বিশেষত পালমোনারি হাইপোপ্লাসিয়া
- জীনগত ত্রুটি
- ভ্রুণ বৃদ্ধি বাধাপ্রাপ্ত হওয়া
- গর্ভাবস্থায় অন্তঃযকৃতস্থ কোলেস্টাসিস
- মাতৃত্বকালীন বহুমূত্র রোগ
- মাতৃত্বকালীন সময়ে নেশাজাত দ্রব্যাদি গ্রহণ যেমন অ্যালকোহল, নিকোটিন ইত্যাদি অথবা গর্ভাবস্থায় বিরূপ ঔষধ গ্রহণ।
- নির্ধারিত সময় পরিবর্তী গর্ভধারণ
- নাড়ি ছিড়ে যাওয়া
- শারীরিক আঘাত
- বিকিরণঘটিত বিষক্রিয়া
- Rh ব্যাধি
- সিলিয়াক ব্যাধি[১৬]
- নারীর যৌনাঙ্গহানি[১৭]
- নাড়িসংক্রান্ত দুর্ঘটনা বা সমস্যা
- নাড়ির স্থানচ্যুতি – যদি ভ্রূণ শ্রোণীচক্রে সঠিক অবস্থানে না থাকে তবে নাড়ির স্থানচ্যুতি ঘটে থাকে। ঝিল্লিগুলো ফেটে যায় ও নাড়ি জরায়ুমুখ দিয়ে বাইরে বের হয়ে যায়। যখন ভ্রূণ জরায়ুমুখে চাপ প্রদান করে তখন নাড়ি সংকোচিত হয় এবং ভ্রূণে রক্ত ও অক্সিজেন গমন বন্ধ হয়ে যায়। এমতাবস্থায় মায়ের কাছে তখন আনুমানিক ১০ মিনিট সময় থাকে ভ্রূণের কোনোরূপ ক্ষতিসাধন হবার আগে ডাক্তারের কাছে পৌছাতে।
গর্ভাবস্থার ২৮ সপ্তাহ পর কোনো মা চিৎ হয়ে ঘুমালে তাও গর্ভের সন্তান মৃত্যুর ঝুকির কারণ হয়ে দাড়াতে পারে।[১৫]
একবার মৃত সন্তান প্রসব করলে পরবর্তী সন্তানের ক্ষেত্রেও একই ঘটনা ঘটার ২.৫% ঝুকি থাকে (যা স্বাভাবিক অবস্থায় ০.৪%)।[১৮]
ঘটনা নির্ণয়
সম্পাদনাভ্রূণের মৃত্যু সংঘটিত হতে কতো সময় লাগে তা এখনো অজানা। ভ্রূণের নড়াচড়া ও আচরণ একইরকম থাকে তাই, ভ্রূণের নড়াচড়া ও জাগ্রত-নিদ্রিত থাকার সময়কালে পরিবর্তনের দ্বারা ভ্রূণের অসুস্থতা অনুধাবন করা যায়। ভ্রূণের নড়াচড়া কমে আসলে বা থমকে গেলে তা ভ্রূণের মৃত্যু বা পীড়নের ইঙ্গিত হিসেবে গণ্য করা যেতে পারে। তবে গর্ভাধারণের শেষাংশে সুস্থ্য স্বাভাবিক ভ্রূণের ক্ষেত্রেও এরূপ পরিবর্তন আসা একেবারেই অস্বাভাবিক নয়, যেহেতু এসময় মাতৃগর্ভে ভ্রূণের নড়াচড়ার স্থান কমে আসে। তারপরও ভ্রূণের শক্তি বা নড়াচড়া কমে গেলে, প্রধানত বন্ধ হয়ে গেলে, ডাক্তাররা পরীক্ষা করিয়ে নিতে বলেন। ফেটোস্কপি, আল্ট্রাসাউন্ড এবং/অথবা ইলেক্ট্রনিক ফেটাল মনিটরিং দ্বারা ভ্রূণের অবস্থা সম্পর্কে নিশ্চিত হওয়া যায়। যদি ভ্রূণ জীবিত থাকা সত্তেও নড়াচড়া বন্ধ হয়ে যায় তখন ভ্রূণে অক্সিজেন ও পুষ্টি সরবরাহ সম্পর্কে নিশ্চিত হবার জন্য আল্ট্রাসাউন্ড করার সময়ে অমরা এবং নাড়ির উপর বিশেষভাবে নজর দেওয়া হয়।
কিছু গবেষক মৃত সন্তান প্রসবের ঝুকিতে থাকা গর্ভবতী নারীদের আগেভাগে চিহ্নিত করতে কতকগুলো মডেল তৈরী করার চেষ্টা করেছেন।[১৯]
চিকিৎসা
সম্পাদনাগর্ভে থাকাকালে ভ্রূণের মৃত্যু হলে তা মায়ের দেহে তাৎক্ষণিকভাবে কোনোপ্রকার ক্ষতির কারণ হয়ে দাড়ায় না এবং ভ্রূণের মৃত্যুর দুই সপ্তাহ পর প্রসব শুরু হয়। তাই কেউ চাইলে ঐ দুই সপ্তাহ অপেক্ষার মাধ্যমে স্বাভাবিক উপায়ে ভ্রূণটিকে বের হয়ে যেতে দিতে পারেন। কিন্তু সেই সময় অতিক্রান্ত হবার পর ঐ নারী রক্ত জমাট বাধার ঝুকিতে পড়তে পারেন, তাই তখন কৃত্রিমভাবে প্রসববেদনা প্রতিষ্ঠা করার জন্য সুপারিশ করা হয়ে থাকে। অনেক ক্ষেত্রে, নারীরা মৃত ভ্রূণ বহন করে চলাকে মানসিক চাপদায়ক বলে মনে করেন ও আগেভাগেই প্রসববেদনা প্রতিষ্ঠা করাতে চান। স্বাভাবিক প্রসবে (যোনিপথে) কোনোপ্রকার জটিলতা না হলে সিজারিয়ান পদ্ধতি সুপারিশকৃত নয়। ভ্রূণ মৃত্যুর খবর স্বাস্থ্যসেবা দানকারীরা কীভাবে মা-বাবার কাছে প্রদান করেন তা ঐ মা-বাবার উপর দীর্ঘমেয়াদি ও গভীর প্রভাব ফেলতে পারে।[২০] মৃত সন্তান প্রসবের পর একজন নারীর যেমন মনস্তাত্ত্বিক আরোগ্য প্রয়োজন ঠিক তেমনিভাবে শারীরিক আরোগ্যলাভও সমভাবে প্রয়োজনীয়। সুস্থ্য স্বাভাবিক সন্তান জন্মের পর যেমন নারীদের শারীরিকভাবে পুনর্বাসনের মধ্য দিয়ে যেতে হয়, মৃত সন্তান প্রসবেও তা একইভাবে প্রযোজ্য।[তথ্যসূত্র প্রয়োজন]
তথ্যসূত্র
সম্পাদনা- ↑ ক খ গ ঘ ঙ "Stillbirth: Overview"। NICHD। ২৩ সেপ্টেম্বর ২০১৪। ৫ অক্টোবর ২০১৬ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ৪ অক্টোবর ২০১৬।
- ↑ ক খ গ ঘ ঙ চ ছ জ ঝ "Stillbirths"। World Health Organization (ইংরেজি ভাষায়)। ২০১৬-১০-০২ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ২০১৬-০৯-২৯।
- ↑ ক খ "What are possible causes of stillbirth?"। NICHD। ২৩ সেপ্টেম্বর ২০১৪। ৫ অক্টোবর ২০১৬ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ৪ অক্টোবর ২০১৬।
- ↑ ক খ "What are the risk factors for stillbirth?"। NICHD। ২৩ সেপ্টেম্বর ২০১৪। ৫ অক্টোবর ২০১৬ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ৪ অক্টোবর ২০১৬।
- ↑ ক খ গ "How is stillbirth diagnosed?"। NICHD। ২৩ সেপ্টেম্বর ২০১৪। ৫ অক্টোবর ২০১৬ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ৪ অক্টোবর ২০১৬।
- ↑ ক খ "How do health care providers manage stillbirth?"। NICHD। ২৩ সেপ্টেম্বর ২০১৪। ৫ অক্টোবর ২০১৬ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ৪ অক্টোবর ২০১৬।
- ↑ ক খ Robinson, GE (জানুয়ারি ২০১৪)। "Pregnancy loss."। Best practice & research. Clinical obstetrics & gynaecology। 28 (1): 169–78। ডিওআই:10.1016/j.bpobgyn.2013.08.012। পিএমআইডি 24047642।
- ↑ ক খ গ Lawn, Joy E; Blencowe, Hannah; Waiswa, Peter; Amouzou, Agbessi; Mathers, Colin; Hogan, Dan; Flenady, Vicki; Frøen, J Frederik; Qureshi, Zeshan U; Calderwood, Claire; Shiekh, Suhail; Jassir, Fiorella Bianchi; You, Danzhen; McClure, Elizabeth M; Mathai, Matthews; Cousens, Simon (২০১৬)। "Stillbirths: rates, risk factors, and acceleration towards 2030"। The Lancet। 387 (10018): 587–603। আইএসএসএন 0140-6736। ডিওআই:10.1016/S0140-6736(15)00837-5। পিএমআইডি 26794078।
- ↑ ক খ "Ending preventable stillbirths An Executive Summary for The Lancet's Series" (পিডিএফ)। The Lancet। জানু ২০১৬।
- ↑ "Stillbirth: Other FAQs"। NICHD। ২৩ সেপ্টেম্বর ২০১৪। ৫ অক্টোবর ২০১৬ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ৪ অক্টোবর ২০১৬।
- ↑ ক খ "How common is stillbirth?"। NICHD। ২৩ সেপ্টেম্বর ২০১৪। ৫ অক্টোবর ২০১৬ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ৪ অক্টোবর ২০১৬।
- ↑ Leisher, Susannah Hopkins; Teoh, Zheyi; Reinebrant, Hanna; Allanson, Emma; Blencowe, Hannah; Erwich, Jan Jaap; Frøen, J. Frederik; Gardosi, Jason; Gordijn, Sanne (২০১৬-০১-০১)। "Classification systems for causes of stillbirth and neonatal death, 2009–2014: an assessment of alignment with characteristics for an effective global system"। BMC Pregnancy and Childbirth। 16: 269। আইএসএসএন 1471-2393। ডিওআই:10.1186/s12884-016-1040-7।
- ↑ Collins JH (ফেব্রুয়ারি ২০০২)। "Umbilical cord accidents: human studies"। Semin. Perinatol.। 26 (1): 79–82। ডিওআই:10.1053/sper.2002.29860। পিএমআইডি 11876571।
- ↑ Joanne, Cacciatore, (২০০৭-০১-০১)। A phenomenological exploration of stillbirth and the effects of ritualization on maternal anxiety and depression (গবেষণাপত্র)। University of Nebraska - Lincoln। ২০১৬-১০-১৮ তারিখে মূল থেকে আর্কাইভ করা।
- ↑ ক খ Warland, J; Mitchell, EA; O'Brien, LM (জুন ২০১৭)। "Novel strategies to prevent stillbirth."। Seminars in fetal & neonatal medicine। 22 (3): 146–152। ডিওআই:10.1016/j.siny.2017.01.005। পিএমআইডি 28162972।
- ↑ Saccone G, Berghella V, Sarno L, Maruotti GM, Cetin I, Greco L, Khashan AS, McCarthy F, Martinelli D, Fortunato F, Martinelli P (অক্টো ৯, ২০১৫)। "Celiac disease and obstetric complications: a systematic review and metaanalysis"। Am J Obstet Gynecol। 214: 225–34। ডিওআই:10.1016/j.ajog.2015.09.080। পিএমআইডি 26432464।
- ↑ "Female genital mutilation and obstetric outcome: WHO collaborative prospective study in six African countries" ওয়েব্যাক মেশিনে আর্কাইভকৃত ১২ মার্চ ২০১২ তারিখে Retrieved on 2012-2-22
- ↑ Lamont, K; Scott, NW; Jones, GT; Bhattacharya, S (২৪ জুন ২০১৫)। "Risk of recurrent stillbirth: systematic review and meta-analysis."। BMJ (Clinical research ed.)। 350: h3080। ডিওআই:10.1136/bmj.h3080। পিএমআইডি 26109551।
- ↑ Kayode, Gbenga A.; Grobbee, Diederick E.; Amoakoh-Coleman, Mary; Adeleke, Ibrahim Taiwo; Ansah, Evelyn; de Groot, Joris A. H.; Klipstein-Grobusch, Kerstin (২০১৬)। "Predicting stillbirth in a low resource setting"। BMC Pregnancy and Childbirth। 16 (1)। আইএসএসএন 1471-2393। ডিওআই:10.1186/s12884-016-1061-2।
- ↑ "Communication skills in Obstetrics: what can we learn from bereaved parents? | IMJ"। imj.ie (ইংরেজি ভাষায়)। ২০১৭-০৩-০১ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ২০১৭-০৩-০১।